01.03.2021 BDC|News
CME-Artikel: Endo-Exo-Prothesen (EEP)

Über transkutane, osseointegrierte Prothesensysteme (TOPS) zur Rehabilitation nach Gliedmaßenamputation
Knochengeführte, transkutan ausgeleitete, osseointegrierte Implantate als Kraftträger für die Exoprothetik zur Rehabilitation nach Gliedmaßenenamputation (TOPS) haben in den vergangenen 20 Jahren weltweit Eingang in die klinische Versorgung gefunden. In Deutschland wurden dabei Erfahrungen mit dem sogenannten Endo-Exo-Prothesensystem (EEP) lediglich an einigen wenigen Zentren gesammelt. Basierend auf der Datenlage ist das zweizeitige Implantationsverfahren jedoch mittlerweile als ausreichend sicher anzusehen. Nach einer gut dokumentierten anfänglichen Lernkurve sind unerwünschte Weichteilprobleme an der Hautdurchtrittsstelle der Prothetik zwischenzeitlich selten und gut beherrschbar. Initial befürchtete, von der Hautdurchtrittsstelle nach intramedullär aufsteigende Infektionen blieben die absolute Ausnahme.
 Erweitern Sie Ihre CME-Punkte, indem Sie nach dem Lesen des Artikels die Fragen dazu auf der eAkademie des BDC beantworten! Der Artikel „Endo-Exo-Prothesen (EEP)“ ist für BDC-Mitglieder drei Monate kostenlos in ihr Konto gebucht! Loggen Sie sich auf www.bdc-eakademie.de ein: Einfach starten! Erweitern Sie Ihre CME-Punkte, indem Sie nach dem Lesen des Artikels die Fragen dazu auf der eAkademie des BDC beantworten! Der Artikel „Endo-Exo-Prothesen (EEP)“ ist für BDC-Mitglieder drei Monate kostenlos in ihr Konto gebucht! Loggen Sie sich auf www.bdc-eakademie.de ein: Einfach starten! |
Die retrospektive Betrachtung der Ergebnisse bei mittlerweile über 200 Patienten mit einer Endo-Exo-Femurprothese (EEFP) zeigen dabei überaus günstige Resultate hinsichtlich objektiver als auch subjektiv empfundener Parameter wie z. B. tägliche Tragedauer und Tragekomfort der Exoprothesen. Besonders eindrucksvoll ist die deutliche Verbesserung des jeweiligen Mobilitätsgrades der Patienten nach EEFP -Versorgung. Die Wiedererlangung eines taktilen Bodengefühls (Osseoperzeption) über die im Knochen verankerte Prothetik wird von den Patienten als großer Vorteil beschrieben. Mit nur wenigen Ausnahmen geben alle nachuntersuchten Patienten an, den Schritt von der Schaft- zur Endo-Exo-Prothese als großen Gewinn von Lebensqualität erfahren zu haben, fast alle befragten Patienten würden sich der Endo-Exo-Versorgung jederzeit wieder unterziehen.
Die zwischenzeitlich erfolgte Ausweitung der Indikation für die EEP auf transtibial und transhumeral amputierte Patienten hat ebenfalls ermutigende Ergebnisse gezeitigt. Dabei lässt sich mit intramedullär verankerten, transkutan ausgeleiteten Implantaten bei Knie- und Schultergelenk ein erheblich verbesserter Bewegungsumfang mit anliegender Prothese erreichen, als dies mit herkömmlichen Schaftprothesen der Fall ist. Auch ergeben sich für die Montage der myoelektrisch gesteuerten Armprothesen neue, wegweisende Möglichkeiten. Allerdings treten diese Versorgungsformen angesichts des minderen Aufkommens von Unterschenkel- und Oberarmamputation im Vergleich zur transfemoralen Amputation entsprechend weniger häufig auf.
Historie
Der Begriff Osseointegration wurde von P. I. Branemark [1, 3] geprägt und beschreibt einen direkten funktionellen und strukturellen Verbund zwischen dem organisierten, lebenden Knochengewebe und der Oberfläche eines belasteten Knochenimplantates. Hiervon ausgehend erfolgte die Entwicklung zunächst der Zahn- und nachfolgend der Schraubenimplantate (Pionierimplantat, Schweden) für die Verankerung im Extremitätenknochen zur Rehabilitation nach Extremitätenverlust.
1990 wurde in Göteburg erstmals die Versorgung eines bilateral oberschenkelamputierten Patienten mittels intramedullär einliegender und transkutan ausgeleiteter Schraubenimplantate vorgenommen. [1]
In Deutschland wird das zu den TOPS zählende Endo-Exo-Prothesensystem verwendet. Hierbei handelt es sich um einen Implantatstiel, der operativ im Pressfitverfahren in den Knochen eingebracht wird und eine tripodenbesetzte Oberfläche – das sog. Spongiosa 2 Metall (Abb. 1) – besitzt. Diese begünstigt durch ihre dreidimensionale, offene Raumstruktur die Osseointegration, die für den Erfolg der TOPS-Versorgung notwendig ist [4].

Abb. 1a–b: Darstellung der Tripodenstruktur vor und nach Osseointegration
Entwickelt wurde das Implantatdesign des Endo-Fixstiels von Grundei in Lübeck. Zunächst beschäftigten sich Grundei und Henßge/Lübeck in den achtziger Jahren intensiv mit der Herstellung zementfrei einzubringender Hüft- und Kniegelenksimplantate. Resultierend hieraus kam es schließlich zur Entwicklung des sogenannten Spongiosa 2 Metalls. Diese dreidimensional geformte Tripodenoberfläche der Implantate ermöglicht ein Hinein- und Hindurchwachsen der Knochenspongiosa in diese Struktur. Im Gegensatz hierzu erlauben die angerauten Oberflächen der mit einem Titanplasma gecoateten Implantatstiele (Arbeitsgruppe aus Sydney) lediglich ein Heran- oder oberflächliches, zweidimensionales Einwachsen des Knochens. Das Spongiosa 2 Metall [4] bietet hierzu im Vergleich architektonisch und funktionell die größte Austauschfläche zwischen Knochen und Implantatoberfläche. Relativbewegungen und Kraftlinien zwischen beiden Komponenten werden bei Lastaufnahme des Systems fraktioniert und auf ein Minimum reduziert. Dieser Umstand führt zu der erforderlichen stabilen Verbindung zwischen Knochengewebe sowie Implantatstiel und ermöglicht die Osseointegration.
1999 stellte Grundei ein in Form und Verankerungsphilosophie im Vergleich zum schwedischen Modell unterschiedliches Implantat (Endo-Fixstiel) vor (Abb. 2a [EEP] versus 2b [OPRA]), welches im gleichen Jahr in der chirurgischen Klinik der Medizinischen Universität zu Lübeck durch Staubach [5] erstmals zur klinischen Anwendung kam.

Abb. 2: a: Endo-Fix-Stiel [6] zur EEP Versorgung mit Knieanschlussadapter; b: schwedisches Schraubenimplant (Osseointegrated Prostheses for Rehabilitation of Amputees[OPRA]) [7, 8]
Seit der klinischen Einführung der Endo-Exo-Prothetik im Jahre 1999 ist es zwischenzeitlich gelungen, eine klinische Pilotstudie über dieses Verfahren zum erfolgreichen Abschluss zu bringen, diese speziellen Implantate seitens der DEKRA mittels CE-Zeichen versehen zu lassen und schließlich die Behandlung mittels der EEP im „OPS 2009“ (systematisches Verzeichnis Operationen- und Prozedurenschlüssel – Internationale Klassifikation der Prozeduren in der Medizin) mit den Codes 5-828.0 sowie 5-869.3 implementieren zu lassen. Dabei ist das Endo-Exo-Implantationsverfahren in Deutschland bis dato als NUB (neues Untersuchungs- und Behandlungsverfahren) zugelassen.
Die Standardversorgung sieht ein zweizeitiges operatives Vorgehen vor. Im Ersten Operationsschritt erfolgt die Implantation des Endo-Fixstiels, nach ca. vier Wochen die Anlage des Haut-/Weichteilstomas, worüber die exoprothetischen Bauteile nach weiteren zwei Wochen durch den Orthopädietechniker montiert werden können (Abb. 3) [9, 10, 11].
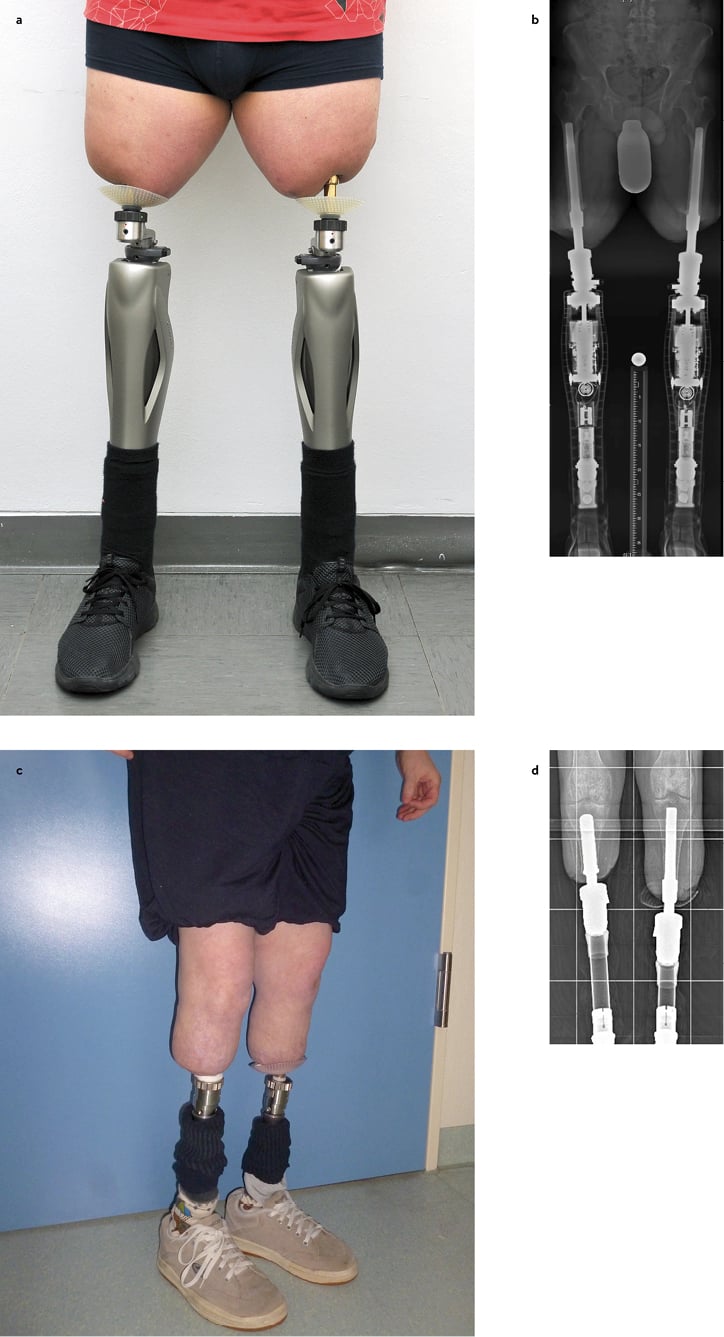
Abb. 3: a) klinisches Bild eines bilateral transfemoral amputierten Patienten n.bilateraler EEFP-Versorgung; b) konventionelles Röntgen Ganzbeinaufnahme desselben Pat.; c) klinisches Bild einer bilateral transtibial amputierten Patientin n. EETP –Versorgung, d) konventionelles Röntgen Unterschenkel bds. derselben Pat.
Die Weiterentwicklung der Operationstechnik und orthopädietechnischen Versorgung erfolgten seit 2003 in Lübeck und seit 2017 in Hannover. Weltweit existieren Zentren in Schweden, Deutschland, den Niederlanden, Australien und den USA. Dabei unterscheiden sich Implantatkonfiguration und Implantationstechnologie der einzelnen Zentren. Belastbare Resultate zum klinischen Outcome liegen bisher aus den Zentren in Göteburg/Schweden, Lübeck resp. Hannover/Deutschland, Nijmegen/Holland und Sydney/Australien vor.
Aktueller Stand
Zweifelsohne können alle derzeit in der klinischen Anwendung befindlichen Implantate erfolgreich für die Rehabilitation nach Extremitätenverlust eingesetzt werden. Für die spezielle Situation der transkutan ausgeleiteten Implantate bestehen für das schwedische Schraubenimplantat und für die Endo-Exo-Prothese klinische Erfahrungen über einen Zeitraum von mehr als 20 Jahren.
Übereinstimmung besteht bei allen Arbeitsgruppen, dass sich für das jeweilige Patientengut eine sowohl objektiv messbare als auch subjektive Verbesserung der persönlichen Situation hat herbeiführen lassen.
Branemark et al berichten 2014 [12] über 51 erfolgreich mittels transkutaner Osseointegration versorgte Patienten nach transfemoraler Amputation. Die Arbeitsgruppe um Frölke und van de Meent von der Radboud Universität in Nijmegen/Niederlande kommt in einer postoperativen Fünf-Jahres-Beobachtung ihrer TOPS-Patienten zu insgesamt sehr günstigen Ergebnissen im Vergleich zu Patienten, die mittels der herkömmlichen Schaftprothetik versorgt wurden [13]. Al Muderis et al aus Sydney/Australien berichten 2016 über ähnlich erfolgreiche Versorgungen ihrer TOPS-Patienten [14].
Juhnke et al haben 2015 eine umfängliche Darstellung aller bis dahin in Lübeck versorgten Patienten veröffentlicht. Hier wurde insbesondere auf die chirurgische Lernkurve des Endo-Exo-Verfahrens mit jedoch zu jedem Zeitpunkt vertretbarer Komplikationsrate eingegangen [15]. Diese Lernkurve konnte durch eine retrospektive Analyse über sechs Jahre bestätigt werden. Die Komplikationsraten nahmen im Verlauf der Zeit und notwendigen Anpassungen des Prothesendesigns deutlich ab. Diese deutliche Verbesserung im Laufe der Zeit zeigt sich nicht nur an Hand der Komplikationsraten, sondern auch an subjektiver Zufriedenheit und Lebensqualität der Patienten. Eine neuerliche Evaluation des Lübecker Patientengutes aus dem Jahr 2018 zeigte die mit Einführung der dritten Generation der EEP im Jahre 2009 deutliche Reduktion der vorbestehend noch hohen Rate unerwünschter operativer Revisionen im Bereich der Hautdurchtrittsstelle [16]. Hoffmeister et al. berichteten 2017 über die positiven subjektiven Ergebnisse bei insgesamt 62 in Lübeck versorgter TOPS-Patienten. Dabei konnte ein deutlicher Gewinn an Lebensqualität bei den mittels Endo-Exo-Prothetik versorgten Patienten nachgewiesen werden [17]. Vergleichbare Ergebnisse zeigten Pospiech et al. in seiner Untersuchung der Lebensqualität zwischen EEP-Anwendern und Schaftträgern [18].
Diese günstigen Ergebnisse konnten mittlerweile bei annähernd 100 Patienten, welche seit Februar 2017 in der Klinik für Unfallchirurgie der MHH mittels EEP versorgt wurden, reproduziert bzw. übertroffen werden. So zeigte sich gemäß des im Orthopäden im November 2020 (online first) veröffentlichten Artikels [19] bei 69 mit Endo-Exo-Femurprothese (EEFP) versorgten Patienten eine messbare Verbesserung des Mobilitätsgrades, überwiegend vom Mobilitätsgrad 1 und 2 zum Mobilitätsgrad 3 [19]. Besonders eindrucksvoll stellt sich diese Verbesserung für fünf bilateral Oberschenkelamputierte dar. Drei dieser Patienten konvertierten vom Mobilitätsgrad 0 (Rollstuhlfahrer) zum Mobilitätsgrad 3 (Tabelle 1 modifiziert nach Örgel et al. 11/20 Orthopäde).[19]
Tab. 1: Darstellung der Verschiebung der Mobilitätsgrade der EEFP – Patienten vor und 6 Monate nach EEFP-Versorgung (modifiziert nach Örgel et al. 11/20 Orthopäde [19])
|
MOB – Verschiebungen bei 69 Patienten: |
|||||
|
0 → 0 → 1 → 1 → |
2 3 2 3 |
1x 3x (bilat. Amp.) 4x 18x |
2 → 2 → 3 → 3 → |
2 3 3 4 |
2x 29x 8x 4x |
|
MOB O MOB 1 MOB 2 MOB 3 MOB 4 |
Nichtgeher Innenbereichsgeher eingeschränkte Außenbereichsgeher uneingeschränkte Außenbereichsgeher uneingeschränkte Außenbereichsgeher mit besonderer Belastung |
||||
Bei 72 mittels EEP versorgten Patienten mit 76 Implantaten [19] (5 bilaterale Oberschenkelamputationen) aus der Zeit von Januar 2017 bis Dezember 2019 [19] wurden insgesamt bei 13,8 Prozent unerwünschte operative Revisionen bei 10 Patienten an der Hautdurchtrittsstelle durchgeführt. Die Komplikationen der EEFP-Patienten für den o. g. Zeitraum sind Tabelle 2 modifiziert nach Örgel et al [19] aufgeführt.
Tab. 2: Auflistung der Komplikationen für den Zeitraum Januar 2017 bis Dezember 2019 (modifiziert nach Örgel et al 11/20 Orthopäde [19])
|
Komplikationen n (%)* |
|
|
Lockerung Doppelkonus |
6 (8.1) |
|
Myofasziale Beschwerden |
56 (75.7) |
|
Fraktur |
9 (12.2) |
|
Neuropathische Schmerzen |
8 (10.8) |
|
Stomabeschwerden |
19 (25.7) |
|
Explantation |
4 (5.2) |
|
Tod |
1 (1.4) |
|
Stomarevision |
10 (13.8) |
* Die Summe der aufgeführten Komplikationen begründet sich in der Tatsache, dass einige Patienten mehrfache Komplikationen hatten und somit die Anzahl der Gesamtkohorte n=72 übersteigt
Die besondere Situation bei den kurzen residualen Tibiastümpfen mit lediglich metaphysärer Verankerung hat zu Rückschlägen geführt. Hier wurden bei insgesamt sechs Implantaten aus der Zeit 2017 bis 2018 vier Explantationen erforderlich. Den Nachteilen der nur auf geringem Pressfit beruhenden metaphysären Verankerung wird deswegen zukünftig mit einem veränderten Implantatdesign begegnet werden.
Für die Indikationsstellung zur TOPS-Versorgung sollten die in Tabelle 3 aufgeführten Punkte berücksichtig werden. Insbesondere kommen Patienten mit problematischen Amputationsstümpfen auf dem Boden einer Weichteil- und/oder Knochenproblematik für das Endo-Exo-Verfahren in Frage. Ein stark vernarbter Weichteilmantel, eine unbefriedigende Weichteildeckung des Restknochens, ein zu kurzer Restknochen für eine schaftprothetische Versorgung und bilaterale oder darüber hinaus gehende Mehrfachamputationen sind mangels Alternativen häufige Nachfrager für die knochengeführte Prothetik. Die große Mehrzahl aller Patienten rekrutiert sich aus den Folgen nach traumatischem Extremitätenverlust gefolgt von Tumorpatienten. Eine zunehmende Klientel jedoch ergibt sich mittlerweile aus den gelegentlich auftretenden, desolaten Folgezuständen nach vorausgegangenen orthopädisch/chirurgischen Maßnahmen wie z. B. fehlgeschlagenen Osteosynthesen, gescheitertem Gelenkersatz oder anderen Elektivoperationen. Eine in Zukunft vorstellbare großzügigere Indikationsstellung muss deswegen unbedingt den Aspekt einer iatrogenen Schädigung bei immer möglichem Fehlverlauf der transkutanen Osseointegrationtechnik berücksichtigen.
Tab. 3: Indikationen und Kontraindikationen für die TOPS-Versorgung
|
Einschluss |
Ausschluss |
|
Unbefriedigende Rehabilitation mittels Schaftprothese nach Amputation wg.: –Mangelnder Weichteildeckung des Stumpfes –Passungenauigkeiten des Schaftes durch Volumenschwankungen –Chronischer Druckulcera –Geringer Stumpflänge –Hyperhidrosis –Verbrauch v, >5 Schäfte in 2 Jahren ohne zufriedenstellendes Ergebnis –u. a. m. |
–nicht abgeschlossenes Skelettwachstum Komorbiditäten oAdipositas per magna, olimitierende Herz-Kreislauferkrankungen olimitierende neurologische Erkankungen okonsumierende Erkrankungen oStattgehabte Radiatio oAmputation wg. diabetischer Mikroangiopathie opAVK (Individualentscheidung) Incompliance des Patienten Schwangerschaft Infektionskrankheiten (HIV, Hep C) –Vorbehalte seitens des Arztes a)wg. unerfüllbarer Erwartungen b)wg. befriedigender Rehabilitation mit Schaftprothese |
Für die Kriterien der TOPS-Versorgung gilt in Deutschland eine pAVK und die damit verbundene erhöhte Infektionsgefahr und unzureichende Osseointegration nach wie vor als Kontraindikation. Allerdings werden von der Arbeitsgruppe um Al Muderis in Sydney nach Implantation der Integral Leg Prosthesis (ILP) bei transfemoraler Amputation auf dem Boden einer Mikrozirkulationsstörung keine erhöhten Komplikationsraten berichtet [20]. Auch bei den vom Verfasser mittels EEP behandelten Patienten mit nachweisbarem Komplettverschluss der ipsilateralen Beckenstrombahn (n=3) wurden in einem Drei-Jahreszeitraum keine Probleme mit aufsteigenden Infektionen beobachtet. Daher drängt sich die Frage auf, ob pAVK-Patienten durch den apodiktischen Ausschluss von einer Versorgung mittels EEP nicht mehr Nutzen vorenthalten, denn Schaden von ihnen abgewendet wird. Die mittlerweile regelhaft messbare Verbesserung des Mobilitätsgrades bei ehemaligen Schaftprothesen-trägern nach EEP-Versorgung sowie die nachweisbare Erhöhung der Lebensqualität und der sozialen Teilhabe sind gleichermaßen auch für Patienten mit Oberschenkelamputation auf dem Boden einer pAVK erwartbar und könnten das Rehabilitationsergebnis positiv beeinflussen.
Dabei muss auf den wichtigen Umstand hingewiesen werden, dass neben der richtigen Indikationsstellung eine erfolgreiche Versorgung mittels der Endo-Exo-Prothetik eine enge interdisziplinäre Zusammenarbeit des chirurgisch verantwortlichen Arztes mit dem Orthopädietechniker und dem Rehabilitationsmediziner voraussetzt. Insbesondere die Ankopplung der Exoprothetik an die die Haut durchdringenden Bauteile erfordern ein Höchstmaß an orthopädietechnischem Sachverstand. So bedürfen die Knie-, Unterschenkel- und Fußprothesen bei einliegender Endo-Exo-Prothese nach Ober- bzw. Unterschenkelamputation einer spezifischen Achsausrichtung und Justierung, um möglichen Folgeschäden durch eine unphysiologische, knochengeführte Krafteinwirkung auf Hüft- bzw. Kniegelenk vorzubeugen. Hier sind spezielle Kenntnisse und ein spezifisches Engagement des mit dieser Aufgabe betrauten Orthopädietechnikers essentiell. Die Koordinierung von Physiotherapie und Gangschulung mit individuellen prä- und postoperative Rehabilitationsmaßnahmen stellt einen weiteren unerlässlichen Baustein des Gesamtkonzeptes für die endo-exo-prothetischen Versorgung dar (Tabelle 4).
Tab. 4: Multidisziplinäres Konzept der TOPS-Versorgung unterteilt in die drei Bereiche Chirurgie, Orthopädietechnik und Rehabilitation
|
Verantwortungsbereiche |
||
|
Chirurgie |
Orthopädietechnik |
Rehabilitation |
|
–Endo- und Haut durchdringendem Modul –Indikationsstellung, chirurgische Prozeduren, Bewertung der Knochenbeschaffenheit, –Weichteilmanagement |
–exoprothetische Bauteile –mit dem Hauptaugenmerk auf Valgus/Varus Alignement, mögliche Beugekontraktur u. Abduktionsfehlstellung der Hüfte –Sicherheitsbauteile |
–Prä- u. Rehabilitationsprogram mit dem Hauptaugenmerk auf präop. Verbesserung der Gelenkbeweglichkeit etc. –postop. Gangbild und -sicherheit –Koordinierung des Rehabilitationsprozesses |
Besondere Möglichkeiten ergeben sich bei der Rehabilitation transhumeral oder Vorderarm amputierter Patienten mittels der transkutanen, osseointegrierten Implantate. Zunächst erlaubt die direkte Kopplung der Armprothese an den intramedullären Kraftträger (Endo-Exo-Humerusprothese (EEHP)) eine erheblich verbesserte Beweglichkeit der Schulter (Abb. 4), darüber hinaus rückt die drahtlose Steuerung der fest mit der Restextremität verbundenen Exoprothese mittels subcutan oder intramuskulär platzierter, myoelektrischer Signalgeber in den Bereich des Machbaren.
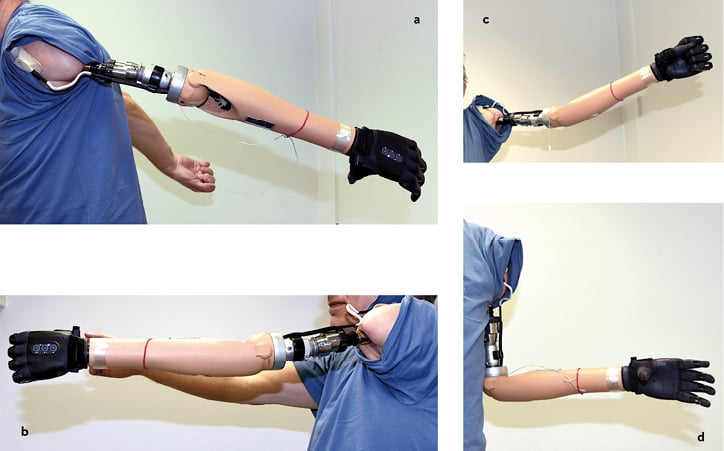
Abb. 4: EEHP mit guter Schulterbeweglichkeit 3 Monate post op.
Fazit für die Praxis
Zusammenfassend kann die transkutane, osseointegrierte Implantationstechnologie als wertvolle Bereicherung der bisher zur Verfügung stehenden Rehabilitations-möglichkeiten bei der Versorgung von Patienten nach Amputation einer Gliedmaße gewertet werden. Die suffiziente Wiederherstellung der Gehfähigkeit bei Oberschenkel amputierten Patienten, denen auf herkömmliche Weise mit Stumpf umgreifenden Schaftprothesen nur unbefriedigend bzw. gar nicht geholfen werden konnte, ist mittlerweile ausreichend dokumentiert. Die Endo-Exo-Prothetik sollte in diesen Fällen in den Kanon der Rehabilitationsmöglichkeiten einbezogen werden
Unerwünschte Weichteilprobleme an der Hautdurchtrittsstelle der Prothetik gehören zu den häufigsten Komplikationen, sind gut beherrschbar. Initial befürchtete, von der Hautdurchtrittsstelle nach intramedullär aufsteigende Periimplantatinfektionen blieben die absolute Ausnahme. Basierend auf der aktuellen Datenlage ist das zweizeitige Implantationsverfahren als ausreichend sichere und erfolgreiche Rehabilitationsalternative nach Extremitätenverlust anzusehen.
Literatur
[1] Brånemark R, Brånemark PI, Bergh P, Gunterberg B. Osseointegrated amputation prostheses — a new concept: background and clinical applications. 1996.
[2] Branemark PI, Adell R, Albrektsson T, Lekholm U, Lundkvist S, Rockler B. Osseointegrated titanium fixtures in the treatment of edentulousness. Biomaterials 1983;4:25-8.
[3] Branemark PI. Osseointegration and its experimental background. J Prosthet Dent 1983;50:399-410.
[4] Gradinger R, Gollwitzer H. Ossäre Integration: Springer-Verlag Berlin Heidelberg; 2006.
[5] Staubach KH, Grundei H. [The first osseointegrated percutaneous prosthesis anchor for above-knee amputees]. Biomed Tech (Berl) 2001;46:355-61.
[6] Örgel M. Ossäre Strukturveränderungen der Femurkortikalis nach Versorgung mittels der Endo – Exo – Prothetik [Dissertation]. Hannover, Deutschland: Medizinische Hochschule Hannover; 2020.
[7] Hagberg K, Branemark R. One hundred patients treated with osseointegrated transfemoral amputation prostheses–rehabilitation perspective. J Rehabil Res Dev 2009;46:331-44.
[8] Tomaszewski PK. Osseointegrated system for fixation of upper leg protheses: University Groningen; 2012.
[9] Aschoff HH, Clausen A, Hoffmeister T. [The endo-exo femur prosthesis–a new concept of bone-guided, prosthetic rehabilitation following above-knee amputation]. Z Orthop Unfall 2009;147:610-5.
[10] Juhnke DL, Aschoff HH. [Endo-exo prostheses following limb-amputation]. Orthopade 2015;44:419-25.
[11] Aschoff HH, Kennon RE, Keggi JM, Rubin LE. Transcutaneous, distal femoral, intramedullary attachment for above-the-knee prostheses: an endo-exo device. J Bone Joint Surg Am 2010;92 Suppl 2:180-6.
[12] Branemark R, Berlin O, Hagberg K, Bergh P, Gunterberg B, Rydevik B. A novel osseointegrated percutaneous prosthetic system for the treatment of patients with transfemoral amputation: A prospective study of 51 patients. Bone Joint J 2014;96-B:106-13.
[13] Leijendekkers RA, Staal JB, van Hinte G, et al. Long-term outcomes following lower extremity press-fit bone-anchored prosthesis surgery: a 5-year longitudinal study protocol. BMC Musculoskelet Disord 2016;17:484.
[14] Al Muderis M, Khemka A, Lord SJ, Van de Meent H, Frolke JP. Safety of Osseointegrated Implants for Transfemoral Amputees: A Two-Center Prospective Cohort Study. J Bone Joint Surg Am 2016;98:900-9.
[15] Juhnke DL, Beck JP, Jeyapalina S, Aschoff HH. Fifteen years of experience with Integral-Leg-Prosthesis: Cohort study of artificial limb attachment system. J Rehabil Res Dev 2015;52:407-20.
[16] Ranker A, Örgel M, Beck JP, Krettek C, Aschoff HH. Transcutaneous Osseointegrated Prosthetic Systems (TOPS) for Transfemoral Amputees, A Six-Year Retrospective Analysis of the Latest Prosthetic Design in Germany. Rehabilitation 2020:59: 1–9.
[17] Hoffmeister T, Schwarze F, Aschoff HH. [The endo-exo prosthesis treatment concept : Improvement in quality of life after limb amputation]. Unfallchirurg 2017;120:371-7.
[18] Pospiech PT, Wendlandt R, Aschoff HH, Ziegert S, Schulz AP. Quality of life of persons with transfemoral amputation: Comparison of socket prostheses and osseointegrated prostheses. Prosthet Orthot Int 2020:309364620948649.
[19] Örgel M, Ranker A, Harb A, Krettek C, Aschoff HH. [Transcutaneous osseointegrated prosthetic systems after major amputation of the lower extremity: A retrospective 3-year analysis]. Orthopade 2020.
[20] Atallah R, Li JJ, Lu W, Leijendekkers R, Frolke JP, Al Muderis M. Osseointegrated Transtibial Implants in Patients with Peripheral Vascular Disease: A Multicenter Case Series of 5 Patients with 1-Year Follow-up. J Bone Joint Surg Am 2017;99:1516-23.
Aschoff HH, Ranker A, Harb A, Krettek C, Örgel M: CME-Artikel Endo-Exo-Prothesen (EEP). Passion Chirurgie. 2021 März; 11(03): Artikel 03_06.
Autor:innen des Artikels
Weitere aktuelle Artikel
21.05.2026 BDC|News
Wichtige Neuerungen in der UV-GOÄ
Es gibt deutliche Verbesserungen bei den Abrechnungen.
20.05.2026 Akademie aktuell
Trainingskurs für minimalinvasive Chirurgie im Olympus Center Hamburg
Hands on: Trainingskurs für die minimalinvasive Chirurgie im Olympus Center Hamburg am 11.-12. Juni 2026
15.05.2026 BDC|News
Neue Ausgabe PASSION CHIRURGIE: Nachhaltigkeit in der Chirurgie
Wie nachhaltig kann Chirurgie heute eigentlich sein? Die Mai-Ausgabe widmet sich der ökologischen Verantwortung im OP – von „Single Use“-Materialien bis zu klimaverträglicher Versorgung. Unser besonderer Blickfang: Das Coverbild der Künstlerin Maria Koijck, das den Ressourcenverbrauch ihres eigenen chirurgischen Eingriffs eindrucksvoll sichtbar macht. Aufschlussreiche Einblicke, klare Forderungen und neue Perspektiven zeigen: Nachhaltigkeit in der Chirurgie geht uns alle an.
12.05.2026 BDC|News
Vorstand des BDC-Landesverbands Berlin gewählt
Der BDC wünscht dem neu gewählten Vorstand viel Freude und Erfolg bei seiner Arbeit
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.