20.02.2017 Akademie aktuell
Akademie aktuell: Update perioperative Medizin
Im März 2017 wird in der Charité in Berlin erstmals ein BDC-Seminar „Update perioperative Medizin“ durchgeführt. Die wesentlichen Grundzüge der optimierten perioperativen Behandlung werden im Rahmen dieses Update-Seminars in chronologischer Reihenfolge der Patientenbehandlung dargestellt und im Folgenden kurz aufgeführt.
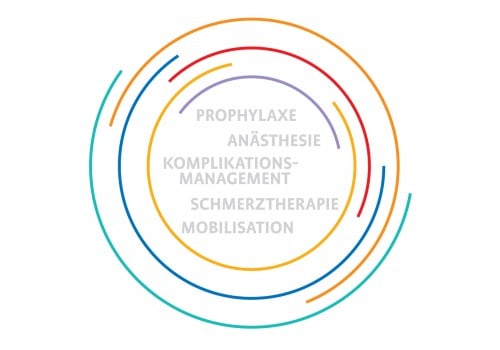
Im Mittelpunkt der chirurgischen Tätigkeit steht die Operation. Ebenso wichtig für den Erfolg der chirurgischen Behandlung ist aber auch die perioperative Behandlung des/r Patienten/innen. Während die perioperative Medizin des 20. Jahrhunderts im Wesentlichen traditionsbestimmt war, sollten Konzepte zur perioperativen Behandlung im 21. Jahrhundert durch hochwertige klinische Studien belegt sein und den Prinzipien der evidenzbasierten Medizin folgen. Obwohl diese Behandlungskonzepte unter dem Schlagwort „Fast-track“-Chirurgie oder ERAS („enhanced recovery after surgery“ – beschleunigte Erholung nach Operationen) bereits vor 20 Jahren etabliert wurden, ist die Umsetzung im klinischen Alltag immer noch nicht erfolgt.
Präoperative Behandlung
Risikoevaluation: Die optimale perioperative Behandlung beginnt mit dem ersten Patientenkontakt. Integraler Bestandteil der OP-Indikationsstellung ist die Einschätzung des individuellen OP-Risikos für jede/n Patienten/in. Insbesondere die Risikoeinschätzung perioperativer kardialer Komplikationen ist gut untersucht worden, sodass evidenzbasierte Leitlinien europäischer und US-amerikanischer Fachgesellschaften existieren, die im klinischen Alltag umgesetzt werden müssen. Dabei stehen Anamnese und klinische Untersuchung im Mittelpunkt der Risikoeinschätzung. Apparative Untersuchungen wie EKG, Röntgen-Thoraxaufnahmen oder erweiterte kardiale Diagnosetechniken sind nur in wenigen begründeten Fällen indiziert. Ein unkritisches apparatives Screening ist ebenso wenig sinnvoll, wie die routinemäßige präoperative Blutuntersuchung bei allen Patienten. Die zunehmende Zahl von Patienten/innen mit klinisch relevanter Dauermedikation (z. B. ß-Blocker, Statine, Antidiabetika, Plättchenaggregationshemmer, Antikoagulantien) erfordert einen wissenschaftlich begründeten perioperativen Umgang mit diesen Medikamenten. Schließlich müssen die komplexen Anforderungen an eine rationale und evidenzbasierte Risikoevaluation im klinischen Alltag mit schwindenden personellen Ressourcen erfüllt werden.
Patientenvorbereitung: Viele Chirurginnen und Chirurgen verstehen unter der präoperativen Patientenvorbereitung vor allem „lokale“ Maßnahmen (z. B. die orthograde Darmspülung). Viele dieser speziellen OP-Vorbereitungen sind ineffektiv oder sogar schädlich. Dagegen dürfen präoperative Mangelernährung und Anämie nicht vernachlässigt werden, da deren Therapie die Morbidität und Letalität größerer chirurgischer Eingriffe senkt. Die präoperative Konditionierung mangelernährter und/oder anämischer Patienten/innen ist jedoch zeitaufwendig, so dass elektive Operationen bei diesen Patienten/innen sorgfältig geplant werden müssen.
Intraoperative Behandlung
Prophylaxe und operative Maßnahmen: Intraoperativ konzentrieren sich der/die Chirurg/in natürlich auf den Eingriff und seine technischen Aspekte. Eine schichtgerechte und blutungsarme Operationstechnik ist das Fundament einer raschen und komplikationslosen Erholung. Dennoch müssen perioperative Faktoren wie Lagerung und Infektionsprophylaxe (durch zeitgerechte Antibiotikagabe, Vermeidung von Hypothermie und Hypo- oder Hypervolämie) ebenso beachtet werden. Positive Effekte minimal-invasiver Zugangswege auf die Genesung sind unumstritten, aber auch Lage, Ausdehnung und Richtung von Laparotomie oder Thorakotomie können den postoperativen Verlauf erheblich beeinflussen. Schließlich sollte die Indikation zur Anwendung von Sonden, Drainagen und Kathetern sehr streng gestellt werden und nur ausgesuchten Fällen vorbehalten bleiben.
Anästhesiologische Maßnahmen: Moderne Techniken der Allgemeinanästhesie, neuroaxiale Blockaden (z. B. Periduralanästhesie, Nervenblockaden), Temperatur- und Volumenmanagement sowie die Vermeidung des postoperativen PONV-Syndroms („postoperative nausea and vomiting“ – postoperative Übelkeit und Erbrechen) haben einen erheblichen Einfluss auf den postoperativen Verlauf. Die enge Kooperation zwischen Anästhesist/in und Chirurg/in ist daher eine Grundvoraussetzung für die rasche und komplikationslose Genesung der Patienten/tin. Operativ tätige Ärzte/innen sollten die wesentlichen Grundzüge moderner Narkose- und Analgesietechniken kennen, um ihren Einsatz mit den anästhesiologischen Kollegen/innen absprechen zu können.
Postoperative Behandlung
Chirurgische Intensivmedizin: Die wesentliche Aufgabe operativer Intensivstationen ist die Behandlung schwerer septischer Krankheitsbildern oder komplizierter postoperativer Verläufe. Aktuelle Studien haben gezeigt, dass schwere septische Krankheitsbilder anderen Mechanismen unterliegen – und daher auch andere Therapien benötigen – als dies bei regelrechten postoperativen Verläufen nach großen elektiven Operationen und bei Risikopatienten/innen der Fall ist. In der postoperativen Intensivmedizin stehen daher vor allem die postoperative Unterstützung der Atmung und die differenzierte Volumen- und Katecholamintherapie im Mittelpunkt. Da die Komplikationsquoten großer Operationen (z. B. Ösophagektomie, Duodenopankreatektomie, erweiterte Leberresektionen) relativ hoch sein können, ist auf der Intensivstation die frühzeitige Diagnose und konsequente Therapie postoperativer Komplikationen bedeutsam.
Normalstation: Frühzeitige postoperative aggressive Mobilisation, rascher postoperativer oraler Kostaufbau und effektive Schmerztherapie sind wesentliche Eckpfeiler jedes funktionierenden „Fast-track“-Konzeptes. Sie sollten so früh wie möglich nach der Operation beginnen, idealerweise bereits im sogenannten Aufwachraum. In deutschen Kliniken werden „Fast-track“-Maßnahmen oftmals durch die unzureichende Ausstattung der Normalstationen mit geschultem Pflegepersonal unmöglich gemacht. Postoperative Intensivpflegebereiche („high level care units“) könnten dieses Hindernis beseitigen. Schließlich müssen Risikopatienten/innen auch auf der Normalstation weiter intensiv beobachtet und bei Zustandsverschlechterung sofort effektiv behandelt werden.
Zusammenfassung
Die Etablierung einer modernen perioperativen Behandlung stellt die verantwortlichen Ärzte/innen und Pflegenden vor erhebliche organisatorische, logistische und pädagogische Aufgaben. Unabhängig davon bleibt die Operation der Mittelpunkt der chirurgischen Arbeit. Wer Chirurgie nur als feinmechanisches Handwerk im Operationssaal definiert, hat die wesentlichen Anforderungen dieser Tätigkeit nicht verstanden. Chirurgie ist mehr als Operieren! Das BDC-Seminar „Update perioperative Medizin“ soll interessierten Kolleginnen und Kollegen aus allen operativen Fächern daher die Chirurgie vor, während und nach der Operation näher bringen.
BDC-Seminar: Update perioperative Medizin
Berlin, 03. – 04. März 2017
Hier geht’s zum Programm und der Anmeldung.
Autor des Artikels
Prof. Dr. med. Wolfgang Schwenk
Abteilung für Allgemein- und ViszeralchirurgieStädtisches Klinikum Solingen gGmbHGotenstrasse 142653Solingen kontaktierenWeitere aktuelle Artikel
20.05.2026 Akademie aktuell
Trainingskurs für minimalinvasive Chirurgie im Olympus Center Hamburg
Hands on: Trainingskurs für die minimalinvasive Chirurgie im Olympus Center Hamburg am 11.-12. Juni 2026
01.05.2026 Akademie aktuell
Exklusiv für BDC-Mitglieder: Einladung zur Teilnahme an der PINKPRO Studie
Der chirurgische Alltag stellt neben den fachlichen Qualifikationen hohe Anforderungen an Kommunikation, Führung und persönliche Belastbarkeit – Fähigkeiten, die im Klinik- und Praxisbetrieb jedoch selten gezielt trainiert werden. Deshalb versucht die BDC|Akademie auch auf diesem Gebiet ihre Mitglieder zu unterstützen und zusammen mit Pawlik Medical, einer neu formierten Unternehmensberatung, neue Wege zu gehen.
20.01.2026 Akademie aktuell
Webinar-Reihe „Fraktur im Fokus“ geht weiter
Die Webinar-Reihe „Fraktur im Fokus“ nimmt auch 2026 jeden Monat eine Fraktur unter die Lupe! Expert:innen für den jeweiligen Bereich stellen die aktuelle Entwicklungen auf ihrem Gebiet vor und diskutieren diese anschließend anhand von konkreten Fallbeispielen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.