„Im Grunde überblickt man schon im Studium, dass man eigentlich alles gar nicht wissen kann. Man weiß von Anfang an, dass man einen Beruf ergreift, bei dem das Nichtwissen eigentlich lebenslang anhält. Wichtig ist, dass man die Motivation behält, sich weiter zu entwickeln“ (Chefarzt, Chirurgie 20: 894-898).
Aus der individuellen Perspektive der befragten Ärztinnen (der besseren Lesbarkeit halber, wird nachfolgend das männliche Geschlecht genutzt) und Ärzte ist vor allem der Erwerb der Fähigkeit und die Weiterentwicklung der eigenen Persönlichkeit entscheidend, um dem (un)bekannten Nichtwissen aktiv zu begegnen. Dazu gehört auch, das eigene Nichtwissen zu akzeptieren und mit den daraus resultierenden Unsicherheiten umzugehen. Ein Chefarzt der Anästhesie benutzte in diesem Zusammenhang die Metapher, dass angehende Ärzte nicht laufen, sondern schwimmen lernen müssen, d. h. sie müssen lernen, ein Ziel auch ohne festen Boden unter den Füßen zu erreichen. Doch welche Strategien nutzen Chirurgen in Krankenhäusern, um ihr eigenes oder fremdes Nichtwissen zu beheben? Während der Interviews wurde uns eine Vielzahl an Beispielen genannt, die in diesem Beitrag kurz vorgestellt werden sollen.
Wir danken allen Chirurginnen und Chirurgen, die uns ihre kostbare Zeit für ein Interview zur Verfügung gestellt haben. Darüber hinaus danken wir unseren studentischen Hilfskräften für die zuverlässige Transkription der Interviews. Ohne die Förderung durch die Deutsche Forschungsgemeinschaft wäre die Realisierung des Projekts „Welche Faktoren beeinflussen den Umgang mit Nichtwissen verschiedener ärztlicher Professionen in Krankenhäusern?“ (WI 3706/1-1) nicht möglich gewesen.
Wen haben wir befragt?
Von April bis August 2011 wurden insgesamt 43 leitfadengestützte Experteninterviews mit Krankenhausärzten der vier Fachdisziplinen (Anästhesiologie, Chirurgie, Innere Medizin und Pathologie), auf verschiedenen Hierarchiestufen (Ärztliche Direktoren, Chef-, Ober-, Fach- und Assistenzärzte), in unterschiedlichen Krankenhaustypen in Bezug auf die Größe (Grund- und Regelversorgung, Schwerpunktversorgung, Maximalversorgung, Universitätsklinik) sowie unter Berücksichtigung der regionalen Verortung (ländlicher Raum vs. Ballungsgebiet) durchgeführt.
Im Sample stellen die Chefärzte die größte Gruppe dar. Die bewusste Überrepräsentanz dieser Statusgruppe liegt in der langjährigen (Berufs-)Erfahrung der Chefärzte begründet, sodass sie (retrospektive) Aussagen zu wichtigen Rahmenbedingungen einbringen konnten. Die Verteilung der Statusgruppen in Bezug auf das Geschlecht bildet in etwa das aktuelle Geschlechterverhältnis in Krankenhäusern ab (vgl. Wilkesmann 2009: 275).
Bis auf zwei Ausnahmen konnten alle Interviews digital aufgezeichnet werden. Während der Gespräche wurde den Interviewpartnern auch die Möglichkeit eingeräumt, die Aufnahme zu unterbrechen. Diese Option wurde trotz der sensiblen Thematik nur in einem Fall in Anspruch genommen. Insgesamt war die Bereitschaft, sich zu diesem Thema befragen zu lassen sehr groß, was sich in der Offenheit der Äußerungen aber auch in der uns gegenüber investierten Interviewdauer niedergeschlagen hat (z. B. Chefärzte Ø 53,69 Min. und Oberärzte Ø 64,91 Min.).
Ferner ist zu beobachten, dass Männer in höheren Positionen im Vergleich zu ihren weiblichen Kolleginnen längere Interviews gaben. Dieses Ergebnis ist insofern interessant, weil in einer vorherigen Studie zum Wissenstransfer im Krankenhaus (Wilkesmann 2009) ebenfalls ein signifikanter Geschlechterunterschied bei der Wissensweitergabe festgestellt wurde: Ärzte und männliche Pflegekräfte hatten – im Gegensatz zu ihren weiblichen Kolleginnen – eher das Gefühl, Wissen an andere weiterzugeben (Wilkesmann, 2009: 246).
Die vier Dimensionen des Nichtwissens
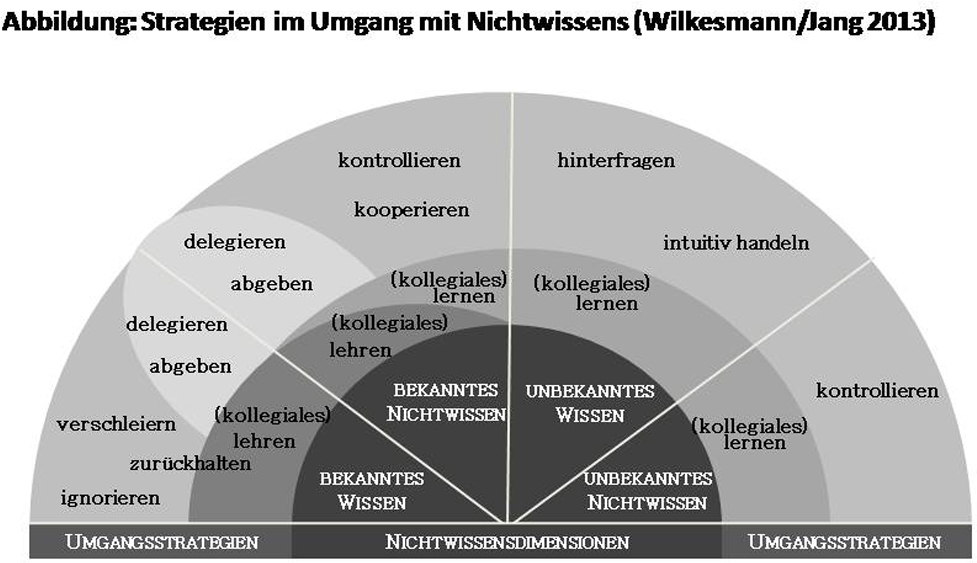
In den theoretischen Vorüberlegungen wurden in der Kombination eines psychologischen Ansatzes von Smithson (2008) und eines Ansatzes von Kerwin (1993) aus dem Kontext der Medizin ein Vier-Felder-Schema entwickelt (Wilkesmann 2010, s. Tab. 1). Die vier Dimensionen des Nichtwissens unterscheiden sich durch ihre Eigenschaft (bekannt oder unbekannt) und ihre Manifestation (Wissen oder Nichtwissen). Aus der Kombination ergeben sich folgende vier Dimensionen des Nichtwissens:
| Manifestation | |||
| Wissen | Nichtwissen | ||
| Eigenschaft | bekannt | BEKANNTES WISSEN als scheinbares Nichtwissen (Wissen, dass man anderen vorenthält) |
BEKANNTES NICHTWISSEN (Nichtwissen, von dem man weiß, dass man es nicht weiß) |
| unbekannt | UNBEKANNTES WISSEN (Wissen, von dem man nicht weiß, dass man es weiß) |
UNBEKANNTES NICHTWISSEN (Nichtwissen, von dem man (noch) nicht weiß, dass man es nicht weiß) |
|
Im Rahmen der qualitativen Studie wurden für alle vier Dimensionen Beispiele und Umgangsstrategien gefunden. Für die insgesamt 34 Stunden Interviewmaterial wurden in den transkribierten Textdateien 1.569 Codes für verschiedene Umgangsstrategien mit Nichtwissen vergeben. Nachfolgend werden sowohl die vier Nichtwissensdimensionen, als auch die jeweils identifizierten Umgangsstrategien beschrieben und mit jeweils exemplarischen Interviewausschnitten kurz illustriert.
Bekanntes Nichtwissen – „Ich weiß, dass ich etwas nicht weiß“
Diese Dimension umfasst jenes Nichtwissen, das einer Person bekannt ist. Die Umgangsstrategien unterscheiden sich insofern, als dass das Nichtwissen das eigene oder ein fremdes Fachgebiet betreffen kann. Falls das Nichtwissen das eigene Fachgebiet betrifft, gibt es zumindest Anhaltspunkte, an denen man sich orientieren kann, um das Nichtwissen zu beheben. Die dominante Umgangsstrategie kann daher unter der Kategorie ‚Lernen’ subsumiert werden. Dies geschieht beispielsweise durch gezieltes Nachfragen, Beobachten von Kollegen, durch die Teilnahme an Fort- oder Weiterbildungen, oder durch die Nutzung klassischer und neuer Medien sowie durch die Zuhilfenahme (abteilungsinterner) Leitlinien und Algorithmen.
„Also mein Spruch auch meinen jüngeren Mitarbeitern gegenüber ist eben, man muss nicht alles wissen, man muss nur wissen wen man fragt. Und das heißt, die Idee zu haben: „Wer könnte jetzt mir weiter helfen?“ (Chefarzt, Chirurgie 09: 92-94).
„Dr. Google ist häufig eine große Hilfe. So gerade in Alltagssituationen. Zum Beispiel man wird ja irgendwann doch ein bisschen zum Fachidioten, wenn man sich eine Zeit lang nur noch mit bestimmten Krankheitsbildern auseinandersetzt und dann denke ich, das hast du im Studium gehört und was war das zur Hölle noch mal? Dann ist Google häufig einfach die schnellste Alternative zur Wissensauffrischung” (Assistenzärztin, Chirurgie 11: 73-77).
Unter den unterschiedlichen Fachgebieten wurde besonders in der Chirurgie deutlich, dass das aktive Beobachten von erfahrenen Kollegen während der OP eine wichtige Rolle spielt, wie die nächsten Interviewausschnitte zeigen:
„Aber das spezielle Operieren selbst, das habe ich, glaube ich, durch das Sehen gelernt. Also man lernt auch viel durch das Sehen. Wenn man genau guckt, wie er das jetzt macht“ (Assistenzärztin, Chirurgie 06: 334-336)
„Bei uns spielt das visuelle eine sehr, sehr große Rolle in der Chirurgie. Ein Unerfahrener, der nicht dieses visuelle Wissen hat, kann einen Leistenbruch oder einen Wiederholungsbruch nicht operieren“ (Oberärztin, Chirurgie 16: 94-106).
„Wir lernen ganz viel vom Zuschauen. Wir machen die großen Operationen zum Beispiel zu dritt. Da ist einer der operiert, ein Älterer assistiert und ein Dritter steht am Haken. Es kann ein Student im praktischen Jahr sein, oder ein jüngerer Assistent. Und dann muss man ab und zu den mal fragen, den Dritten: „Was mache ich denn hier gerade?“ – damit der nicht einschläft. Sie können sich vorstellen, dass man da mit den Gedanken ganz woanders sein, aber trotzdem Haken halten kann“ (Chefarzt, Chirurgie 09: 411-417).
Eine weitere Strategie, die unter das Lernen fällt, besteht darin, Kollegen zu fragen, sich selbst durch Literaturrecherchen (z. B. Internet, Printmedien) fortzubilden oder Kollegen anderer Krankenhäuser um Rat zu fragen. Diese Strategien werden auf allen Hierarchieebenen genutzt. Chef- und Oberärzte werden dabei oftmals mit komplizierten Problemen und spezielleren Fragen konfrontiert.
„Und wenn man jetzt ein fachliches eigenes Problem hat, kann man natürlich mal einen fragen, aber bei mir wird die Luft dann ein bisschen dünner und dann gucke ich nach. Es gibt auch seltenere Eingriffe und dann gucke ich mir vorher noch einmal an wie es geht. Also das ist nicht so, dass man eine Allmachtsphantasie hat, in den OP schwebt und dann sagt: „Okay, ich kriege dass jetzt schon irgendwie hin.” Also bei komplexeren Dingen guckt man auch noch einmal nach“ (Chefarzt, Chirurgie 08: 263-267).
Chirurgen, die noch unerfahren sind, gaben darüber hinaus an, sich gelegentlich mit erfahrenen Pflegekräften zu beraten. Wenn das bekannte Nichtwissen über die eigenen Fachgebietsgrenzen hinausgeht, wird vielfach die Kooperation mit Kollegen angrenzender Fachgebiete gesucht bzw. die Patienten werden an andere interne oder externe Experten delegiert oder abgegeben.
„Wir haben hier gerade eine 23-jährige Patientin mit so einer Krankheit, die angeboren ist. Das Bein ist größer als das andere, eine Gefäßmissbildung. Die kam hier am Freitag hin mit Verdacht auf Thrombose. Das haben wir duplexsonographisch ausgeschlossen. Gestern ist noch eine Untersuchung gemacht worden, um zu schauen, ob die Weichteile in Ordnung sind. Und ich komme nicht weiter. Sie hat weiterhin Schmerzen. Gerade habe ich mit den Angiologen, also Internisten, telefoniert und die werden morgen Konsiliare schicken” (Oberarzt, Chirurgie 14: 92-99).
Die Strategie der Delegation bzw. die Abgabe des Falles und des Konsiliarwesens geht einher mit der immer stärkeren Spezialisierung in der Medizin. Die Anwendung dieser Strategie ist im klassischen Sinn der Arbeitsteilung zu sehen. Auf diese Weise können sich Experten auf Teilbereiche konzentrieren und andere Bereiche anderen Experten überlassen. Allerdings wurde die immer weiter fortschreitende Spezialisierung in der Medizin von unseren Interviewpartnern auch kritisch hinterfragt. Zum einen wird mit 42 Facharztrichtungen in Deutschland ein immer stärker vertieftes Spezialwissen angehäuft, zum anderen beklagen die Interviewpartner, dass gerade jüngere Kollegen immer weniger Wissen über die Gesamtzusammenhänge haben.
Unbekanntes Wissen – „Ich weiß nicht, dass ich etwas weiß“
Unbekanntes Wissen umfasst jenes Wissen, welches in der Person so tief verankert ist, dass es der betreffenden Person nicht bewusst ist. Unbekanntes Wissen offenbart sich als Intuition, welche die elementarste Form der Erkenntnis ohne bewusste Wahrnehmung darstellt (Kruglanski/Gigerenzer 2011). Während der Interviews wurden uns verschiedene Situationen geschildert, wie unbekanntes Wissen in der Chirurgie als Bauchgefühl in Erscheinung treten kann. Ein Beispiel im Umgang mit Kindern zeigt, dass die Intuition bei der Einschätzung des Problems sehr hilfreich sein kann, weil Kinder verbal oft nicht richtig ausdrücken können, was ihnen genau fehlt.
„Die Intuition ist vor allem bei jungen Patienten wichtig, d. h. es ist ganz oft so, dass allein wenn ich schon ein Kind sehe, dann schlage ich schon bestimmte Bahnen ein. Das ist etwas, das lernt man im Laufe der Zeit. Aber das merkt man schon auch bei den Assistenten, dass es manche Leute gibt, die das sehr gut einordnen können, und es gibt andere, die können das überhaupt nicht einordnen“ (Chefarzt, Chirurgie 04: 85-117).
Bei unbekanntem Wissen besteht zudem die Schwierigkeit, dass dieses von der Person häufig nicht selbst reflektiert werden kann. Diese verborgenen Fähigkeiten können aber unter Umständen von außen beobachtet werden und sich in sozialen Interaktionen, beispielsweise durch Hinterfragen, offenbaren. Ein Chirurg erzählte von einem Operationsverfahren, bei dem der Schnitt laut Lehrbuch an der Halsseite vorgenommen werden soll. Im Laufe der Jahre hatte er aber seine Operationstechnik verfeinert und den Schnitt mehr in Richtung Halsmitte verlegt. Erst dadurch, dass ihn jemand von außen auf den „vermeintlichen Fehler“ hinwies, wurde ihm der Unterschied bewusst:
„Man macht irgendetwas, das funktioniert gut, das wird einem gar nicht bewusst und dann kommt jemand von außen und sagt: „Das muss aber ganz anders sein!” Und dann überlegt man erst und versucht das zu erklären und manchmal kommt man da erst ganz mühsam dahinter, warum man es eigentlich so macht“ (Chefarzt, Chirurgie 20: 1167-1187).
Ein Großteil unserer Interviewpartner attestierte uns, dass die Entwicklung der intuitiven Fähigkeiten ein stetiger Lernprozess ist und mit zunehmender Berufserfahrung steigt. Dazu gehört auch, dass man lernt, seinem Bauchgefühl zu vertrauen und angeblich „harte“ Fakten aktiv hinterfragt.
Bekanntes Wissen – „Ich teile den anderen mein Wissen nicht mit“
Bekanntes Wissen tritt ebenfalls als Nichtwissen auf, indem vorhandenes Wissen mit anderen Personen aus verschiedenen Gründen nicht geteilt wird. In dieser Dimension spielen die Strategien Lehren, d. h. die gezielte Wissensweitergabe und das bewusste Zurückhalten von Wissen eine wichtige Rolle. Die Strategie Lehren wird vor allem von erfahrenen Experten gegenüber Novizen angewandt, um deren unbekanntes Nichtwissen zu beheben. Aus dem Blinkwinkel eines erfahrenen Arztes wird bekanntes Wissen aber auch gezielt zurückgehalten, um den anzulernenden Assistenten die Chance einzuräumen, sich Wissen durch eigene Erfahrungen anzueignen.
„Das hängt immer ein bisschen davon ab, was für Konsequenzen das hat. Wenn das nur Zeit kostet, wenn ich sehe, er macht jetzt irgendeinen Zugang nicht ganz richtig, dann ist es halt manchmal sinnvoller, er macht den Fehler einmal selbst, dass er sieht: Jetzt bin ich auf dem falschen Weg und sich hinterher fragt, wie kann ich es denn besser machen? Wenn er aber Gefahr läuft, etwas kaputt zu machen, einen Nerv zu verletzen, dann sollte man vorher eingreifen. Also es gibt bestimmte Komplikationen, die muss man nicht selber machen” (Chefarzt, Chirurgie 01: 118-123).
Die Strategie der bewussten Wissenszurückhaltung wird auch in Interaktionssituationen mit Patienten angewendet. Dabei geht es darum, welcher Grad an Informiertheit dem Patienten aus Sicht des Arztes zugemutet werden kann, sodass sie die Patienten nur selektiv an den eigenen Gedanken teilhaben lassen.
„Manchmal sind das so Fragen nach Prognosen, bei so Tumorerkrankungen. Das Problem ist, da weiß man es auch nicht so wirklich, aber man hat eine Statistik. Man weiß zum Beispiel von 100 Patienten überleben in den nächsten fünf Jahren fünf. Und wenn die Patienten dann fragen, wie lange sie noch haben, dann sage ich: „Ich kann es Ihnen nicht genau sagen“, weil ich es natürlich für den Einzelfall auch nicht wirklich weiß. Ich weiß es halt nur statistisch, aber ich würde niemals die Statistik hinlegen“ (Assistenzarzt, Chirurgie 10:141-151).
Darüber hinaus wird Wissen zurückgehalten, um sich die eigene Arbeit zu erleichtern. Dies geschieht sowohl innerhalb der Abteilung als auch zwischen den Facharztgruppen. In diesen Fällen wird Nichtwissen nur vorgetäuscht. Die Strategie besteht darin, Aufgaben und Arbeit an andere Personen abzugeben oder die Verantwortung (nach oben) zu delegieren.
„Wir hatten einen Assistenten, das war ganz interessant, der hat gerne nach oben delegiert, um sich das Leben leichter zu machen. Das merkt man natürlich irgendwann auch, dass dieses Nichtwissen vorgetäuschtes Nichtwissen ist. Oder es gibt so Fälle, wo jemand aus der Augenklinik angerufen hat und meinte der Patient hätte Schmerzen am After, da müsste jetzt der Chirurg kommen. Da haben wir gefragt: „Ja haben Sie denn mal geschaut, was der da hat?“ Da meinte der Kollege: „Ja, da schaue ich doch nicht drauf, ich bin Augenarzt“ (Oberarzt, Chirurgie 12: 616-634).
Die verschwimmenden Grenzen von Zuständigkeitsbereichen durch die bereits oben genannten Spezialisierungstendenzen führen aber auch dazu, dass sich Ärzte unter DRG-Bedingungen mittlerweile um Patientenfälle streiten.
Neben den bisher genannten Strategien enthält die Dimension des bekannten Wissens auch das Verschleiern von Fehlern, indem das Wissen darum bewusst zurückgehalten wird, weil man etwa rechtliche Konsequenzen fürchtet. Das bewusste Zurückhalten von Wissen wird aber auch von karriereorientierten Ärzten auf der mittleren Hierarchieebene aufgrund der begrenzten Zahl von leitenden Positionen angewendet. Dabei geht es vornehmlich darum, sich selbst zu profilieren oder den Eindruck der Unentbehrlichkeit zu hinterlassen.
Unbekanntes Nichtwissen – „Ich weiß nicht, dass ich etwas nicht weiß“
Das unbekannte Nichtwissen stellt das am schwierigsten zu erfassende Nichtwissen dar. Im Prinzip geht es darum, dass es Wissen gibt von dem man (noch) nicht weiß. Das unbekannte Nichtwissen ist in der Regel nur retrospektiv erkennbar. Dies geschieht beispielsweise durch das nachträgliche Erkennen von Fehleinschätzungen bei der Behandlung eines Patienten oder durch neue Erkenntnisse in der Medizin und kann auf diese Weise zu nachträglichen Lernprozessen führen. Hierzu gaben uns die Ärzte viele Beispiele, etwa die Entdeckung des Magengeschwüre verursachenden Bakteriums Helicobacter pylori und der damit verbundene Wegfall von Magenoperationen. Unbekanntes Nichtwissen kann aber auch durch regelmäßige Besuche von internen und externen Fort- und Weiterbildungen überwunden werden. Die möglichen Strategien, um das unbekannte Nichtwissen zu beheben, fallen daher ebenfalls unter die Kategorie Lernen.
„In unserem Spezialgebiet gibt es sehr viele Kongresse. Deshalb verteilen wir das innerhalb des Teams auf die einzelnen Leute. Es gibt gewisse Schwerpunkte innerhalb des Teams, wo bestimmte Leute die entscheidenden Kongresse und Fortbildungen besuchen, damit wieder neues Wissen reinkommt. Und wir besuchen eine Menge Kollegen vor Ort und wir haben auch Gastärzte. Wir schauen, wie sich was in einer Klinik entwickelt. Oder wir haben gehört, dass, die jetzt etwas Neues machen oder die eine neue Technik entwickelt haben. ” (Chefarzt, Chirurgie 04: 175-183).
Diese im Interviewausschnitt geschilderten Aspekte stellen gute Möglichkeiten dar, unbekanntes Nichtwissen zu überwinden (s. bekanntes Wissen).
Ausblick
Zunächst kann festgehalten werden, dass die am häufigsten genannten Strategien unter die Kategorie Lernen fallen. Die vier Dimensionen des Nichtwissens stellen keine starren Kategorien dar, sondern unterliegen ständigen Wandlungsprozessen. Weitere Strategien lassen sich den Kategorien Lehren und Delegieren bzw. Abgeben zuordnen. Das nachfolgende Schaubild zeigt die Zuordnung der erhobenen Strategien zu den vier Dimensionen.
Abb. 1: Umgangsstrategien mit Nichtwissen (Wilkesmann/Jang 2013: i.E.)
In diesem kurzen Beitrag wurden die möglichen Einflussfaktoren auf den Umgang mit Nichtwissen nicht explizit behandelt. In den einzelnen Beispielen und Zitaten zeigt sich, dass ärztliches Handeln unterschiedlichen Einflussfaktoren auf der individuellen Ebene (z. B. Persönlichkeit), der organisationalen Ebene (z. B. Arbeitsteilung, Abteilungskultur) und der organisationsübergreifenden (z. B. DRG, Leitlinien und Algorithmen) Ebene unterliegen. Insbesondere bei der Betrachtung der hier aufgezeigten negativen Beispiele im Umgang mit Nichtwissen fällt auf, dass sie oft mit dem Fehlen wichtiger Rahmenbedingungen einhergehen.
Für einen positiven Umgang mit Nichtwissen wurden vor allem die Bereitstellung von Ressourcen in Form von Zeit und Zugangsmöglichkeiten (z. B. für Fortbildungen, Fachliteratur, Suchmaschinen) und eine positiv gelebte Führungs- und Fehlerkultur, die den gegenseitigen Wissens- und Nichtwissensaustausch fördert, genannt. Dabei ist das Zusammenspiel von unterschiedlichen Bedingungen eine wichtige Voraussetzung, um einen optimalen Umgang mit Nichtwissen zu sichern. Es reicht nicht aus, wenn eine vertrauensvolle Zusammenarbeit im Team funktioniert, aber im Zuge negativer organisationaler Rahmenbedingungen (z. B. Arbeitsverdichtung durch die Zunahme administrativer Tätigkeiten) keine bzw. nur wenig Zeit für individuelle und kollektive Lernprozesse bleibt.
Literatur
Kerwin, Ann (1993): None Too Solid: Medical Ignorance. In: Knowledge: Creation, Diffusion, Utilization, (15): 166-185.
Kruglanski, Arie W./Gigerenzer, Gerd (2011): Intuitive and deliberate judgments are based on common principles. In: Psychological Review 118 (1): 97-109.
Smithson, Mike (2008): The Many Faces and Masks of Uncertainty. In: Bammer, Gabriele/Smithson, Mike (Hrsg.): Uncertainty and Risk: Multidisciplinary Perspectives. London. Earthscan: 13-25.
Wilkesmann, Maximiliane (2009): Wissenstransfer im Krankenhaus. Strukturelle und institutionelle Voraussetzungen. Wiesbaden. Springer VS Verlag.
Wilkesmann, Maximiliane (2010): Der professionelle Umgang mit Nichtwissen. Einflussfaktoren auf der individuellen, organisationalen und organisationsübergreifenden Ebene. Discussion Paper 01-2010 des Zentrums für Weiterbildung der TU Dortmund.
Wilkesmann, Maximiliane/Jang, So Rim (2013): Führt Nichtwissen zu Unsicherheit in der Organisation Krankenhaus? Erscheint in: Apelt, Maja/Senge, Konstanze (Hrsg.): Organisation und Unsicherheit. Wiesbaden. Springer VS: i. E.