Hintergrund
Frakturen im Kindesalter betreffen überwiegend die obere Extremität. Hierbei tritt am häufigsten die distale Unterarmfraktur auf (40,8 %) [1]. Kinder haben aufgrund der anderen biomechanischen Eigenschaften ihres Skelettes stereotype Verletzungsmuster. Für das Längenwachstum ist die Wachstumsfuge verantwortlich. Sie besteht aus einem epiphysären Teil mit Wachstumspotential und einem metaphysären Bereich, dem Ort der Verknöcherung. Im Bereich des Unterarmes ist die distale Radiusepiphyse extrem potent: Sie macht >80 % des Langenwachstum aus und bietet so ein hohes Korrekturpotential, was in die Therapieentscheidung mit einbezogen werden muss [2-4].
Klassifikation
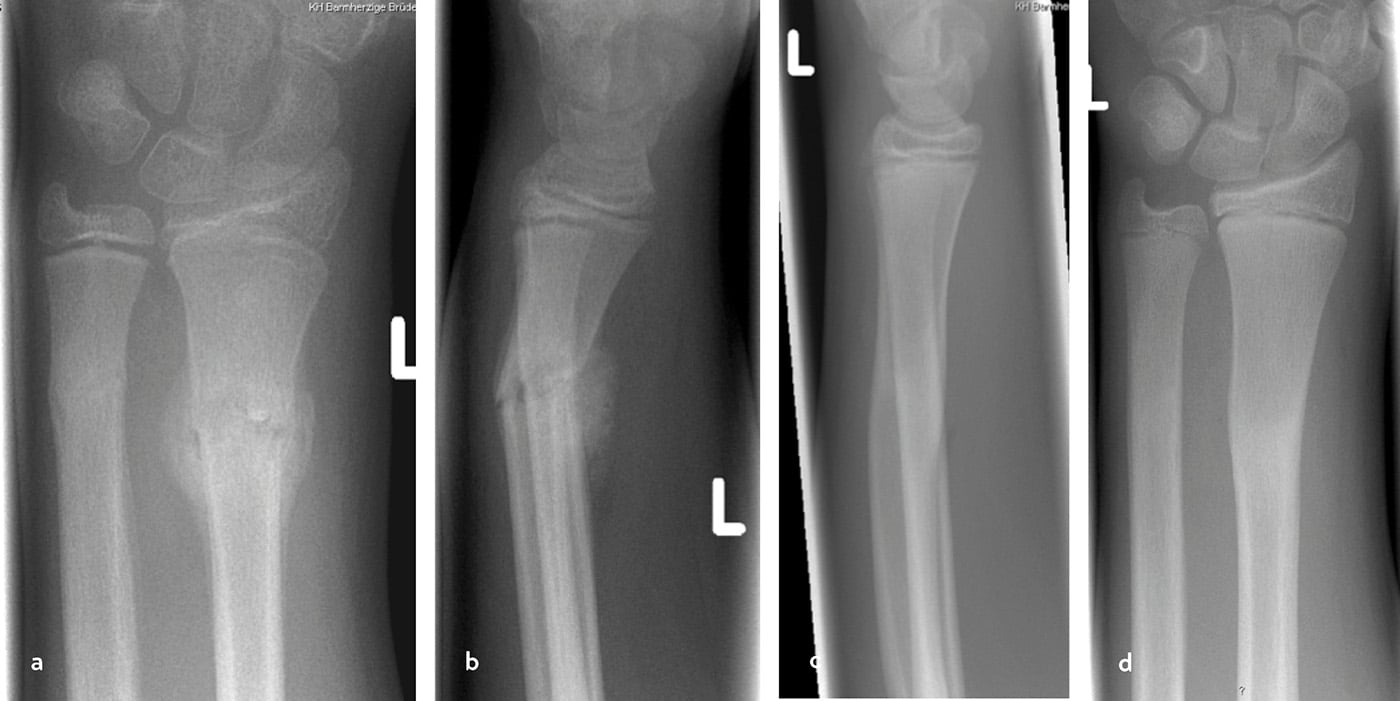
Grundsätzlich werden Frakturen am distalen Radius nach der Richtung der Dislokation in die häufigeren Extensionsfrakturen oder die selteneren Flexionsfrakturen unterschieden. Man unterscheidet nach Lokalisation epi- und metaphysäre Frakturen sowie die zur Diaphyse hin gerichteten diametaphysären Frakturen (Abb. 1). Bei Beteiligung der Wachstumsfuge werden sie nach Salter-Harris oder Aitken klassifiziert [7]. Daneben haben sich weitere allgemein gültige Klassifikationen wie die AO-Klassifikation und die Li-La-Klassifikation für Frakturen der langen Röhrenknochen im Wachstumsalter etabliert. Eine vollständig dislozierte Fraktur der distalen Radiusmetaphyse wird beispielsweise nach AO mit 23r-M/3.1, nach Li-La mit 2.3.S.3.2 klassifiziert [4-6].
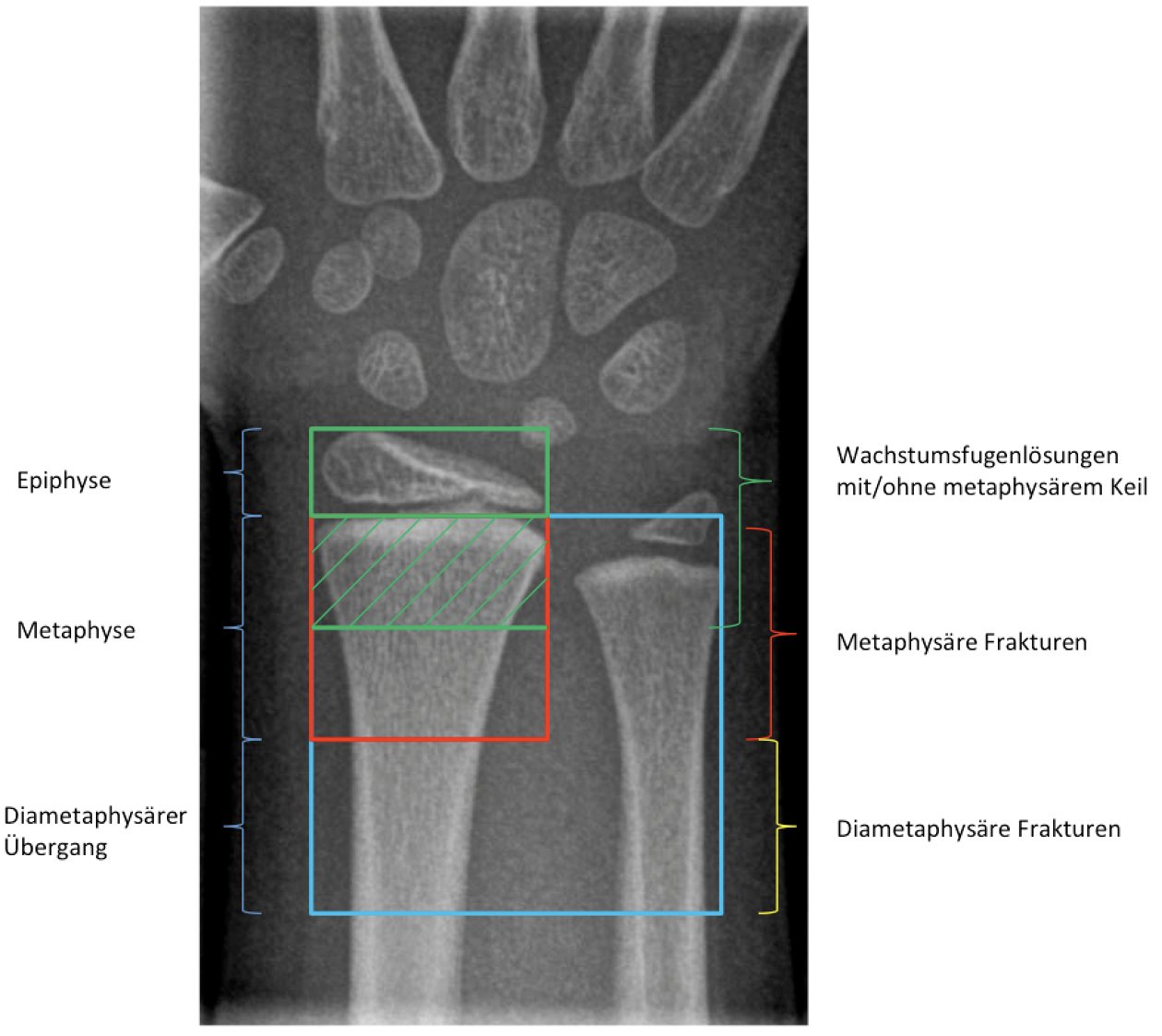
Abb. 1: Einteilung der Frakturregionen am distalen Radius
Frakturtypen und Stabilität
Im Bereich des distalen metaphysären Unterarms treten folgende Frakturformen auf:
Wulst- oder Stauchungsfrakturen stellen eine einseitige Infraktion der Kortikalis dar und sind durch das erhaltene Periost stabil (Abb. 2).
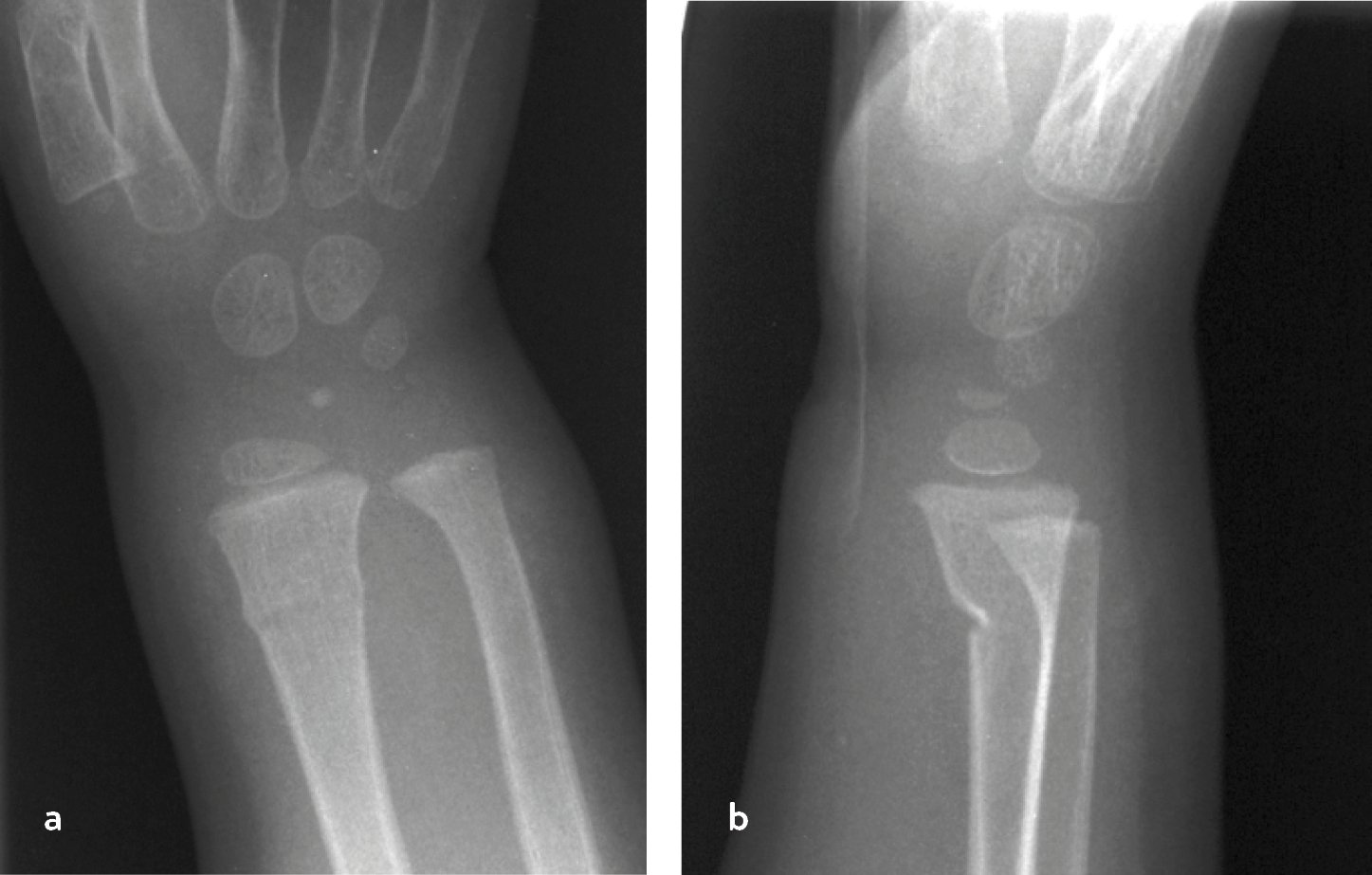
Abb. 2 a,b: Versorgungsbeispiel: Stabile metaphysäre Stauchungs-(Wulst-)fraktur: Ruhigstellung ist ausreichend (Tab. 1)! Keine Übertherapie!
Biegungsfrakturen im Sinne von Grünholzfrakturen sind hier seltener und können sekundär dislozieren, zeigen aber im Gegensatz zu Frakturen im Bereich der Diaphyse keine Heilungsverzögerung (Abb. 3).
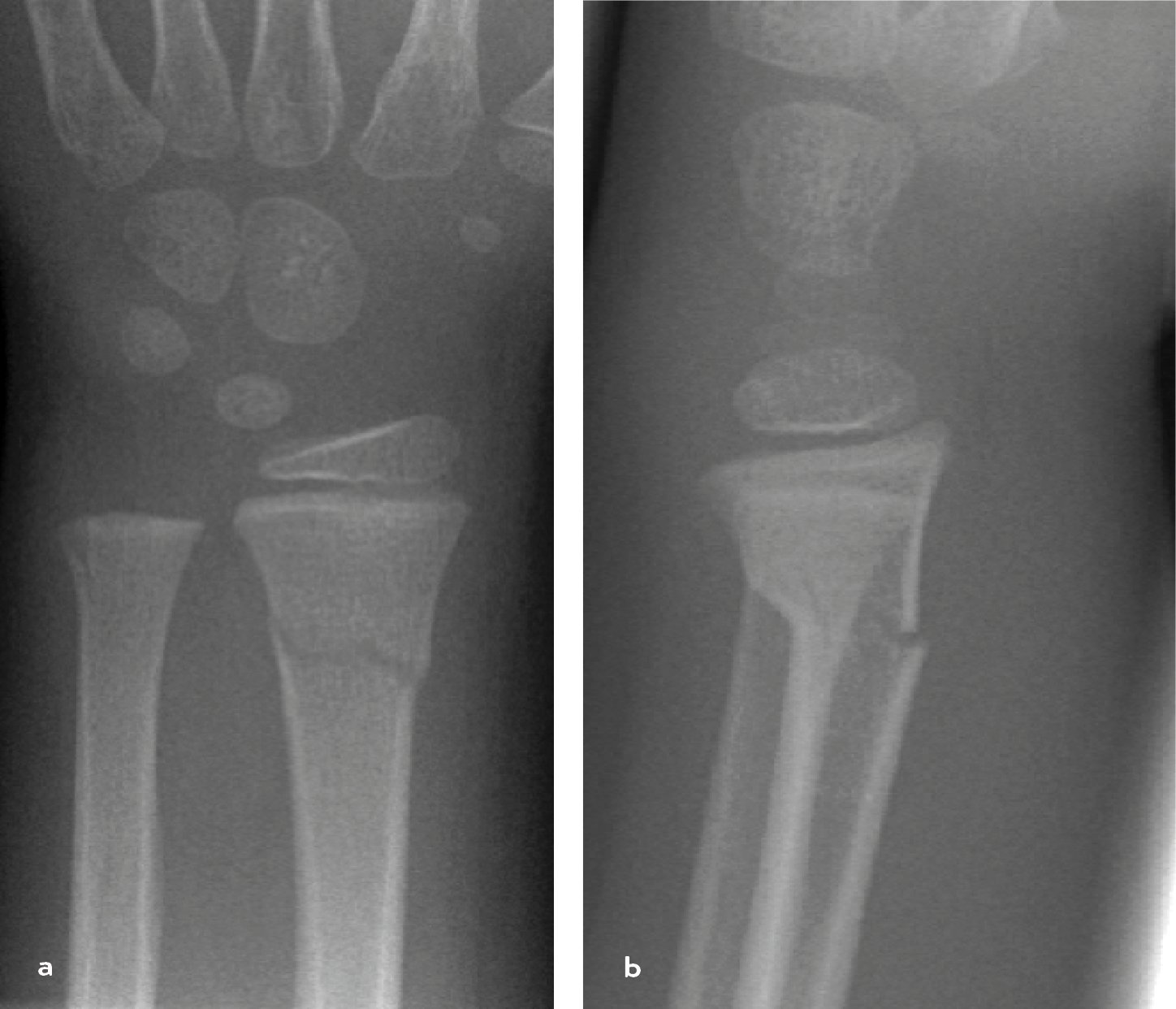
Abb. 3 a,b: Versorgungsbeispiel: Metaphysäre Grünholzfraktur, Ruhigstellung ist ausreichend! Verlaufskontrolle wegen Dislokationsgefahr ist notwendig (Tab. 2)!
Metaphysäre vollständige Frakturen sind oft primär disloziert und haben auch nach Reposition ohne Osteosynthese eine erneute Dislokationsgefahr (Abb. 4).
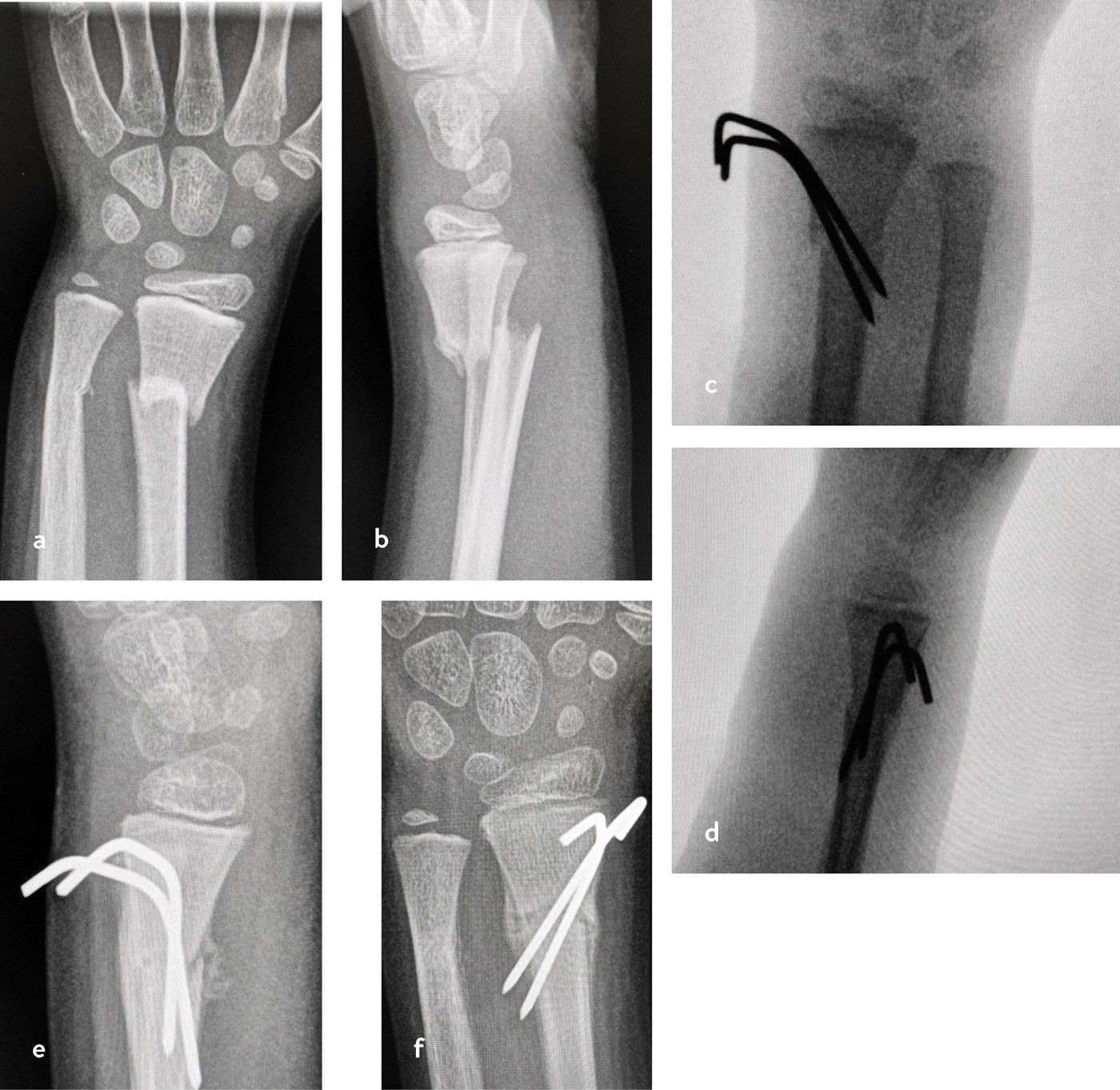
Abb. 4 a-f: Versorgungsbeispiel: a, b) Dislozierte distale Unterarmfraktur, c,d) operative Reposition und Stabilisierung mit zwei K-Drähten, e,f) Konsolidation vier Wochen nach der OP: Metallentfernung möglich
Wachstumsfugenlösungen mit oder ohne metaphysären Keil sind typische Frakturen von Kindern im Rahmen des präpubertären Wachstumsschubes. Die Fuge dient hier als Sollbruchstelle zum Schutz der Epiphyse und des Gelenkes. Sie sind prinzipiell dislokationsgefährdet (Abb. 5).
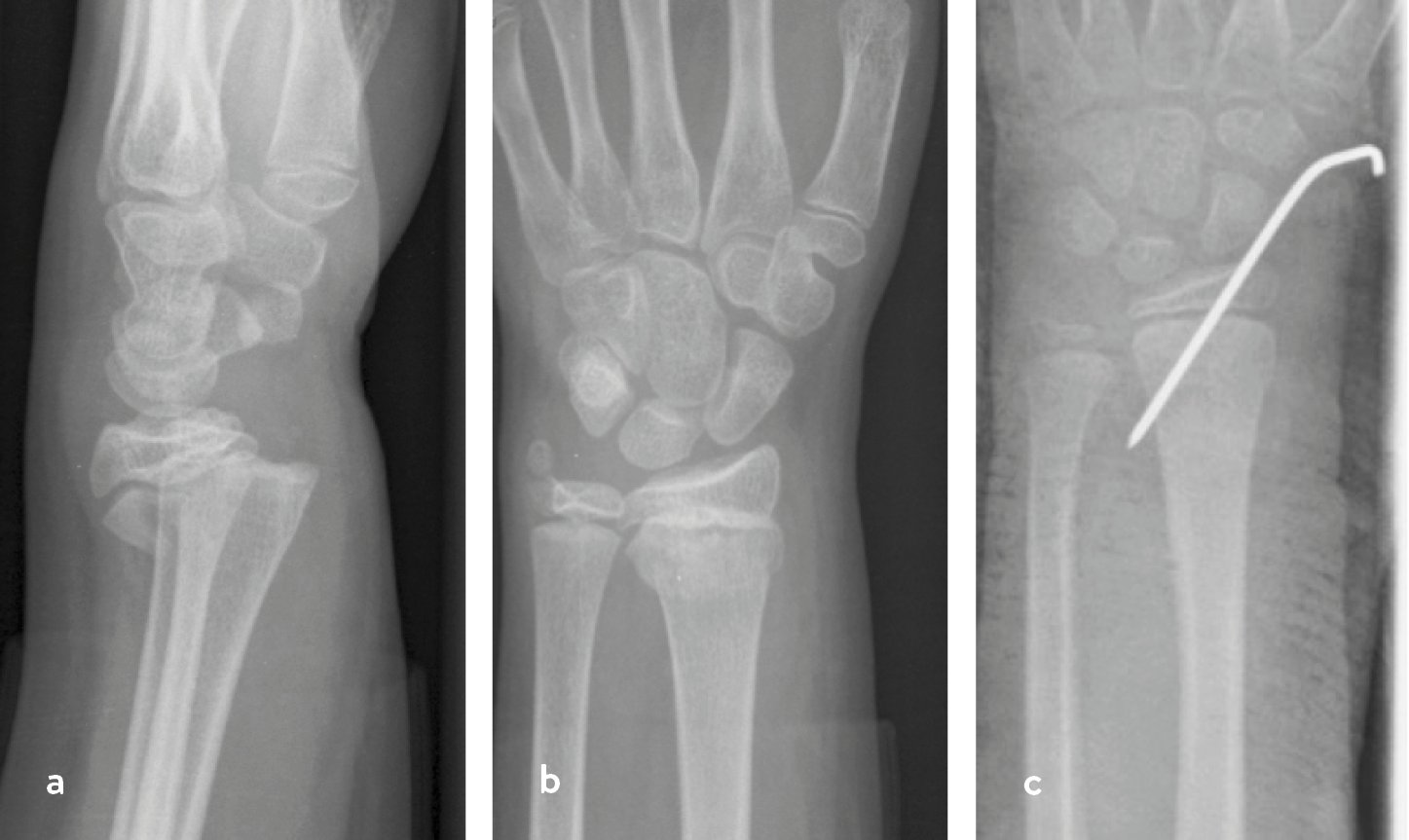
Abb. 5 a-c: a, b) Unfallbilder; Versorgungsbeispiel: c) Möglichkeit der Osteosynthese mit einem epikutan herausstehendem Kirschner-Draht
Intraartikuläre Frakturen sind bei Kindern und Jugendlichen sehr selten und können eine Übergangsfraktur mit Notwendigkeit der exakten Reposition der Gelenkfläche darstellen.
Diagnostik
Die Diagnose einer distalen Unterarmfraktur kann meist klinisch gestellt werden. Bei entsprechender Anamnese und klinischem Erscheinungsbild sowie Schmerzangabe ist eine Palpation der verletzten Region obsolet. Nach Überprüfung und Dokumentation der peripheren Durchblutung, Motorik und Sensibilität ist der Goldstandard der Diagnostik nach wie vor die konventionelle Röntgenaufnahme. Bei klinisch eindeutiger Fraktur im Sinne einer Fehlstellung kann gegebenenfalls auf eine zweite Ebene verzichtet werden. Im Rahmen der erweiterten Diagnostik können schnittbildgebende Verfahren in seltenen Fällen sinnvoll sein, aufgrund der Stereotypie der Verletzungsmuster sind sie nur vereinzelt notwendig. Die Fraktursonographie kann eine ergänzende Rolle bei der Diagnostik spielen. Sie hat im Rahmen der Primärdiagnostik eine Sensitivität von 94 bis 99 % und kann gerade Wulstfrakturen gut detektieren und so Strahlung sparen [8].
Therapie
Die Wahl des Therapieverfahrens hängt vom Frakturtyp sowie dem Dislokationsausmaß ab. Besondere Berücksichtigung müssen hier das Alter des Kindes und das damit einhergehende wachstumsbedingte Korrekturpotential von Achsabweichungen finden.
Nicht dislozierte Frakturen werden konservativ behandelt (Tab. 1). Hierfür wird die Fraktur je nach Alter drei bis vier Wochen ruhig gestellt. Die Art der Ruhigstellung ist abhängig vom Behandler und reicht von der Kunststoff- oder Gipsschiene bis zum zirkulären Gips. Gemeinsamer Nenner ist die sichere Ruhigstellung für eine adäquate Analgesie und einen ungestörten Heilungsprozess. Stabile Frakturen (Wulst- und Stauchungsfrakturen) bedürfen keiner Röntgenkontrolle.
Tab. 1: Behandlungsvorschlag für stabile, undislozierte, metaphysäre Frakturen (Stauchungs- und Wulstfraktur)
|
Zeitpunkt |
Alle Altersgruppen mit offenen Fugen |
Röntgengrund |
|
Tag 0 |
Ruhigstellung* |
Zur Diagnostik |
|
Tag 21-28 |
Abnahme der Ruhigstellung Klinische Kontrolle der Konsolidierung |
Nicht notwendig |
|
6 Wochen nach Trauma |
Sportfreigabe |
Nein |